- TOP >
- 薬の専門家薬剤師にきく >
- 外来がん薬物療法に貢献する医療スタッフの役割〜がん患者さんが安心して治療を継続するために〜
薬剤師によるがん患者さん向け情報サイト


公開:2023年11月27日
がん患者さんが通院しながら外来で治療を続ける “外来がん薬物療法(外来がん化学療法)”の普及が進められています。しかし、がん患者さんのなかには、「外来でどこまでケアをしてもらえるのか」、「副作用について誰にどのように相談したらよいのか」など、不安に思う方もいるかもしれません。外来での薬物治療を患者さんが安心して続け、最大限の治療効果を得るには、外来がん薬物療法という方法について理解を深めてもらうことも大切です。現在のがん治療は、医師をはじめ看護師や薬剤師などさまざまな医療スタッフの協力の下に行われています。そこで今回は、がん患者さんが安心して外来がん薬物療法を受けられる環境を構築してきた北海道大学病院腫瘍センター化学療法部の医療スタッフの方々による座談会を開催し、その仕事内容や患者さんからは普段、見えない場面・場所での活動内容、そして、患者さんへの思いなどをお話しいただきました。

(取材日時:2023年2月10日、取材場所:ロイトン札幌)
(写真左から)
北海道大学病院薬剤部長 教授 菅原 満 先生[座長/ファシリテーター]
北海道大学病院薬剤部 齋藤 佳敬 先生 *取材当時
(現:北海道科学大学 薬学部 薬学科 教授)
北海道大学病院地域医療連携福祉ナースセンター(外来治療センター) 日下部 緑 先生
北海道大学病院腫瘍センター化学療法部/Cancer Board部部長 小松 嘉人 先生[ゲスト]




初めてがん治療を受ける患者さんにとって、病院という場所はなじみがうすく、なんとなく不安を感じるかもしれません。しかし実際には、患者さんに安心して治療を受けてもらえるように、病院のしくみは日々改善されています。今回は、病院内でどのようなしくみのもとに薬や治療が安全に提供されているのか、薬剤師をはじめさまざまな医療スタッフの視点からお話しいただきました。
薬を準備するだけではない薬剤師のいろいろな役割

菅原(薬剤師) 現在のがん治療は、外来での薬物療法が中心になっています。今日は、北海道大学病院の腫瘍センター化学療法部に常駐して連携を取りながらがん治療を進めている医師、看護師、薬剤師という職種の方々にお集まりいただき、実際の活動内容などをご紹介いただきたいと思います。
まず最初に私から、薬剤師が所属している「薬剤部」を簡単に紹介させていただきます。薬剤師の代表的な仕事のうち、「調剤」という言葉は一般の方にもなじみがあり、薬を取り揃える仕事というイメージをもっている方が多いと思います。最近は、自動的に必要な薬を取り揃える機械の導入が進んでいます。ここで薬剤師が担う重要な役割としては、調剤時に処方箋をチェックすることが挙げられ、これを「監査」と言います。特に注射抗がん薬のなかには副作用が強いものも多いため、薬の特徴や患者さんの情報、検査値などを確認しながら処方内容に問題がないかチェックしています。確認の結果、処方箋の内容に疑問が生じた場合は、「疑義照会」という医師への問い合わせを行います。個々の患者さんに適した薬を薬剤師から医師に提案することもあります。
また、「無菌調製」という薬剤師の仕事もあります。がん治療では、例えば、無菌環境のなかで抗がん薬や高カロリー輸液を患者さんに投与できるように用意する業務です。
薬剤師が担っているもう1つの重要な仕事は、「患者さんに薬の副作用などを説明し理解してもらうこと」があります。最近は、病棟で患者さんに説明をする薬剤師の存在が、一般の方にも知られるようになってきました。また、入院前には、入退院センターで患者さんが持参した薬を薬剤師がチェックして必要な対応を行っています。
以上が主な業務ですが、他にも薬剤師は、感染制御や医療安全などの病院全体として取り組む各チームでの活動に参加しています。今回ご紹介する外来でのがん薬物療法もさまざまな職種からなるチームで取り組んでいます。
 菅原先生
菅原先生さまざまな職種が連携する外来がん薬物療法
菅原 外来で行うがん薬物療法では、まず患者さんを医師が診察して説明や指導を行い、治療方針を決定します。薬剤師は、治療方針に従って抗がん薬などの調剤・製剤を行い、投与の際には患者さんに説明や指導をします。看護師も説明や指導を行い、投与中の患者さんの様子を観察するなどします。がん薬物療法を行っている患者さんは栄養も大事なので、管理栄養士もかかわりサポートします。そして、がん治療にかかわる各職種がチームとして連携を取って患者さんの情報を共有しながら、がん薬物療法を進めていきます(図1)。
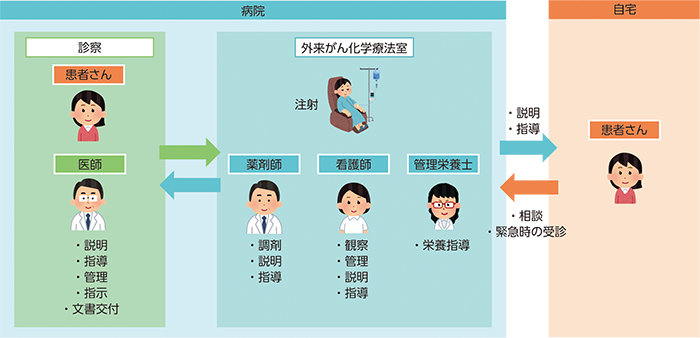
図1 さまざまな職種が連携する外来がん薬物療法
厚生労働省 : 中央社会保険医療協議会総会(第492 回)議事次第 個別事項その2, p.3 を参照して作成
がん薬物療法の全国的なレベルアップが図られてきた
菅原 次に、小松先生から、がんの薬物療法を専門に行う部門が全国の病院に作られるようになった経緯をお話いただきたいと思います。
小松(医師) 薬物療法専門の部門が作られるようになった最も大きな要因は、2006年にがん対策基本法という法律ができたことです。この法律に基づいた国のがん対策推進基本計画のなかで、化学療法を担う専門の医師や看護師、薬剤師などからなるチーム医療の体制を作ることがうたわれたのです。また、がん診療の拠点となる病院には、化学療法の専門部門を設置するように国から整備指針が示されました。そもそもこの法律が作られた理由の1つには、1981年から日本人の死因の第1位ががんであることが挙げられます。法律ができる以前は、病院によって提供できるがん治療のレベルに差があったため、がんの克服をめざしてがん治療を全国どこでも同じレベルで提供できる環境整備などをめざす機運が高まり、法律の制定につながりました。また、当時は、入院せずに外来で治療を提供できる新しい種類の抗がん薬が登場した時期でもありました。
菅原 薬剤師の世界でも、2009年に日本病院薬剤師会ががん専門薬剤師の人材育成を始めるなどした時期で、当院も、研修施設として参加しました(現在は日本医療薬学会が認定)。医師だけでなく、いろいろな職種ががん治療の環境整備に向けて取り組みを進めていた頃でした。北海道大学病院にがん患者さんのための外来治療センター(現名称は腫瘍センター化学療法部)が設立されたのも、そのような時代でした。
外来がん薬物療法を担うチーム作り
小松 北海道大学病院に外来治療センターができたのは2004年のことです。私は2007年にセンター長になりましたが、当初は医師だけで運営できるのではないかと考えていました。しかし、実際に外来治療を始めてみると、医師だけではとても無理だということがわかってきました。2008年からは腫瘍センター化学療法部と名称を変更し、これまで各診療科が行ってきた外来がん薬物療法を小児科を除いてすべてまとめて行うことになったため、いよいよ医師だけではすべての運営を行うことができず、薬剤師や看護師といったスタッフの力を借りなければならない状況になりました。そこで、異なる職種のスタッフが意見交換できる場として、化学療法部利用者懇談会を作りました。この会には、腫瘍センター化学療法部に集まる医師や薬剤師、看護師、場合によっては臨床検査技師や病理医など化学療法にかかわるスタッフが誰でも参加できます。この会を作ったおかげでスタッフ間でスピーディな情報交換ができるようになり、何か課題が発生した場合には現場レベルで速やかに改善できるようになりました。職種間の垣根を低くしてお互いの意見や情報を伝えることで、ミスを未然に防ぎ、がん治療における安全性を高める体制を整えたのです。
治療を安全に行うためのさまざまな委員会
小松 他にも化学療法の安全性をチェックするための組織として、プロトコール審査委員会や安全性専門委員会が設置されています。プロトコール審査委員会は、抗がん薬による治療方法を審査する組織のことで、医師はこの委員会に認められた方法でしか薬を使うことができません。また、安全性専門委員会は、病院内の規則に従って化学療法が安全に実施されているかを、当院全体の安全を守る医療安全部と合同で審議する組織です。
さらに、看護師や薬剤師が中心となって運営している静脈注射委員会もあります。この委員会の主な役割は、抗がん薬の静脈注射(点滴)ができる看護師を養成することです。点滴をするために、患者さんに針を刺す処置を昔はすべて医師が行っていましたが、現在は一定のトレーニングを積むことで看護師が行えるようになっています。
菅原 静脈注射に関しては、看護師が本当にしっかりとした研修を受けていますね。
日下部(看護師) 講義と実技研修を受けることで静脈注射のエキスパート・ナースの院内認定を受けるしくみになっています。抗がん薬のなかには血管の外に漏れると危険なものもありますので、扱い方の注意点をしっかりと頭に入れたうえで注射をすることが必要です。静脈注射委員会があることで、現在は医師だけではなく看護師が安全に静脈注射をして治療を管理できる体制が整備されています。
菅原 これによって看護師が医師の仕事を補うことにつながり、まさにチーム医療ですね。
家族やスタッフの安全も守られている
小松 他にも、がんの薬物療法を進めるうえで欠かせない抗がん剤曝露専門委員会があります。抗がん薬を患者さん以外の健康な人が取り込むこと(曝露)は、健康上、望ましくありません。抗がん薬を使う際には、患者さんの家族や医療従事者などが薬に直接触れないように十分に注意して扱う必要があり、薬剤師が中心になって運営するこの委員会が具体的な対策を行っています。
齋藤(薬剤師) 現場の薬剤師は、抗がん薬を扱う際に手袋やガウン、ゴーグル、キャップなどを身につけたり、抗がん薬の漏れを確実に防ぐ閉鎖式薬物移送システム(CSTD)という装置を使うことで対策をしています。病院としては予算が必要な対策だと思いますが、小松先生をはじめ多くの医師の方々が日頃から曝露対策の重要性を広く周知していただいているおかげで、最前線で頑張る職員を守り、安心して働ける環境を作ろうという意識が病院に浸透していると思います。